20~30代でも要注意! 若年層で増える「大腸がん」その現状と対策
はじめに
「⼤腸がん」と聞くと、「中⾼年の病気」というイメージを持っている⽅が多いかもしれません。
しかし近年、20 代や30 代の若い世代における⼤腸がん患者数が急増しており、2010 年前後と⽐べると約1.5 倍に増加しているとも⾔われているのです。実際に新橋消化器内科・泌尿器科クリニックでも、20 代の患者様に⼤腸がんの診断をする件数が増えているという現状があります。
しかも初期症状に乏しく、残念ながら来院時にはすでに進⾏した状態だったというケースも少なくありません。
「⾃分は若いから⼤丈夫」
そんな⽅ほどこの記事をご覧になり、医療機関への早期受診や⽣活習慣を改善するきっかけとなると幸いです。
1 ⼤腸がんとは
⼤腸がんとは⼤腸( 盲腸→上⾏結腸→横⾏結腸→下⾏結腸→S 状結腸→直腸)の表⾯粘膜から発⽣する悪性腫瘍の総称です。
「ポリープが悪性腫瘍に変化したもの」「正常な粘膜から癌が発⽣するもの」の2種類に⼤別されます。
⼤腸がんの治療を受けている総患者数は2020 年は約48万8,000 ⼈だったのが、2023年には約56万3,000 ⼈へと、約7万5,000 ⼈増加しています。
また、2023年の⼤腸がんによる死亡数は53,131⼈(男性27,936⼈、⼥性25,195⼈)であり、がん死亡数全体の中で⼤腸がんは肺がんに次いで2 番⽬に多い部位となっており、これらのデータは⽣活習慣の⾒直しや定期的な健診の重要性など、何らかの対策が必要であることを表していると言えます。
2 若年層(20〜30代)の⼤腸がんの特徴とリスク
全国がん登録の詳細集計が始まった2016年以降、20〜39歳の大腸がんは毎年1,900〜2,100例で推移し、長期的には右肩上がりとなっています。(1975→2015年で約1.7倍)
また、30代になると癌全体が急増し、その8%が大腸がんであると言われています。
20〜30代で発症する⼤腸がんには、以下のような特徴があります。
■ 進⾏が速い傾向がある
■ 初期症状が乏しく、気づきにくい
■ 健診で⾒つかりにくい(特に便潜⾎検査では陽性にならないことも)
■ 医師や本⼈が「若いから⼤丈夫」と判断してしまいやすい
このような背景から、診断が遅れてしまうケースも少なくありません。
3 ⼤腸がんの初期症状
■ 便秘と下痢を交互に繰り返す
■ 便が細くなったり、残便感がある
■ 下腹部に張りや違和感が続く
■ ⾎便や⿊っぽい便が出る
■ 急に体重が減った
■ ガスが溜まりやすく、お腹が張る
■ 原因不明の疲労感や貧⾎
■ 健康診断で便潜⾎検査陽性を指摘された
これらの症状がある場合、⾷事の影響や腸内環境の乱れだけでなく、⼤腸ポリープや早期がんが潜んでいることもあります。 「まだ若いから」「もともと痔があるから」と安⼼せず、早めに医療機関を受診しましょう。
4 ⼤腸がんの早期発⾒に有効な検査
⼤腸がんは早期に発⾒すれば、治療によって完治が期待できる癌です。
4-1 便潜⾎検査(便に混ざった⾎液を調べる簡易検査)
健康診断などで⼀般的に用いられるのは便潜血2⽇法です。⽬に⾒えないレベルの出⾎も検出でき、痛みもないため、スクリーニング検査として⾮常に有効です。ただし、⼩さなポリープや出⾎のない初期がんは検出されないこともあるため、陰性でも安⼼はできないというデメリットもあります。
4-2 ⼤腸内視鏡検査(⼤腸カメラ)
⼤腸がんの早期発⾒において最も信頼性の⾼い検査法です。
肛⾨から内視鏡を挿⼊し、⼤腸全体の粘膜をカメラで直接リアルタイムで観察します。
癌やポリープが⾒つかった場合にはその場で組織を採取したり、切除したりすることも可能です。
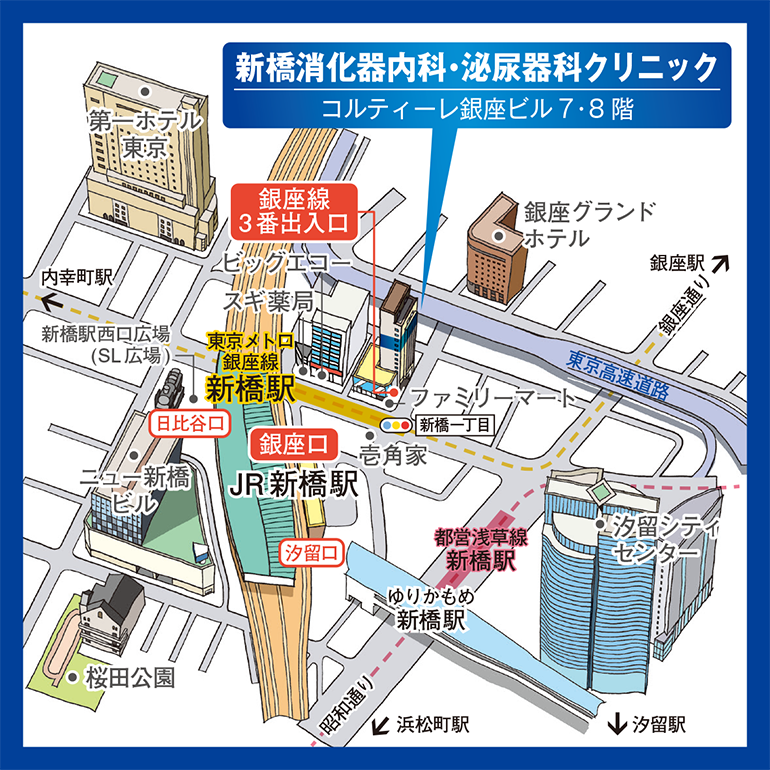
▶新橋消化器内科・泌尿器科クリニックでは、鎮静剤を使⽤した苦痛の少ない大腸内視鏡検査を受けていただくことが可能です。胃カメラと⼤腸カメラの同⽇実施も可能で、忙しい⽅でも受けやすいように⼟曜枠・⽇曜枠もありますので、どんなことでもお気軽にご相談ください。
4-3 腹部CT検査
腹部CTでは⼤腸を含む内臓全体の構造や腫瘍の有無を調べることができます。
所要時間も5分程度で、腸管の腫れや壁の肥厚、リンパ節の腫れなどを把握し、また、膵臓がん、肝臓の腫瘍、副腎腫瘍、胆嚢疾患など、他の病気が偶然発⾒されることもありますので、大腸内視鏡検査と組み合わせることで診断精度が格段に向上します。
▶新橋消化器内科・泌尿器科クリニックでは、腹痛やお腹の張りなどの症状がある⽅や、癌が疑われる⽅に対してCT検査を活⽤しています。
内視鏡検査と組み合わせ、⾒逃しを最⼩限にする包括的な診断体制を整えております。
5 20〜30代に⼤腸がんが増えている理由
以前は「若いうちは癌になりにくい」という通説がありましたが、近年の研究により、若年層特有の⽣活習慣が癌のリスクを⾼めている可能性が明らかになっています。
5-1 加⼯⾁の摂取増加
ハムやソーセージ、ベーコンなどの加⼯⾁は、発⾊剤や保存料に含まれる成分が発がんリスクを⾼めるとされており、WHOの外部機関IARC は加⼯⾁をグループ1(たばこと同等の発がん性)に分類しています。
5-2 飲酒と喫煙の習慣
若者の中には、習慣的な飲酒・喫煙をしている⽅も少なくありません。アルコールの代謝物であるアセトアルデヒドはDNA を傷つけ、喫煙による化学物質も⼤腸がんの⼀因となります。
5-3 肥満と内臓脂肪
肥満はインスリンやIGF-1(インスリン様成⻑因⼦)の分泌を促進し、これが細胞の増殖を過剰に刺激します。さらに、内臓脂肪が多いと慢性的な炎症状態が持続し、発がんリスクを⾼めるとされています。
近年のSNSの急速な普及により、スマートフォンやタブレットの画⾯を⻑時間⾒てしまうことによる運動不⾜が問題視されています。
運動不⾜はエネルギー消費を低下させ、肥満の助⻑を引き起こし、さらには腸の動きも停滞させてしまうため、⼤腸がんの間接的なリスクとなってしまいます。
基準を⼤きく超えた体重は⼤腸がんだけではなく、様々な⽣活習慣を引き起こすため、適正体重に戻しておく必要があります。
▶新橋消化器内科・泌尿器科クリニックではGIP/GLP-1受容体作動薬を使⽤したメディカルダイエットをおこなっております。(マンジャロ・オゼンピック・リベルサス)
これらの薬は⾷欲を抑え、胃の排出を遅らせ、インスリン分泌を促し、体重減少だけでなく、癌のリスク軽減にも効果が期待されています。
5-4 ストレスと⽣活リズムの乱れ
仕事や学業、⼈間関係のストレス、不規則な睡眠、夜型⽣活などは、腸内の⾃律神経やホルモンバランスを乱し、免疫⼒の低下を引き起こし、発がんを誘引してしまいます。
5-5 腸内環境の悪化
腸内には数百兆個もの細菌が存在しています。
これらは⾷物の分解だけでなく、免疫の調整や炎症の抑制にも関わっており、「第2の脳」とも⾔われています。
腸内細菌のバランスが崩れると、炎症を引き起こすサイトカイン(タンパク質)や有害代謝産物(硫化⽔素やアンモニアなど)の分泌が増え、⼤腸の粘膜を傷つけたり細胞の遺伝⼦変異を引き起こしたりする可能性があります。
その結果、癌の引き⾦となる異常増殖が起きやすい環境が整ってしまうのです。⾷物繊維の摂取不⾜、コンビニ⾷・ファストフード中⼼の⽣活、抗⽣物質の多⽤などにより、腸内細菌のバランスが乱れ、善⽟菌が減少し、悪⽟菌が優位になることで、炎症や発がん性物質の産⽣が増加してしまいます。
6 まとめ
「⼤腸がん=⾼齢者の病気」という認識は、もはや過去のものとなっています。
20 代〜30 代の若い世代でもリスクは確実に存在しており、これまで述べてきたように⽣活習慣や腸内環境が⼤きなカギを握っています。
そのため、是正すべき⽣活習慣がある⽅は⾒直していただき、わずかでも気になる症状がある⽅は早期に受診していただくことが何より⼤切です。
仕事や家庭において重要な役割を担う20〜30 代の⽅こそ、まずは健康であることが⼤切であり、健康であってこそ⼗分なパフォーマンスを引き出せるのではないでしょうか。
▶︎新橋消化器内科・泌尿器科クリニックでは胃カメラ・⼤腸カメラ・C T・超⾳波などの検査機器を揃えており、胃カメラ・⼤腸カメラは同時に眠ったまま受けていただくことも可能です。⼟曜⽇・⽇曜⽇にも検査を受けていただくことができますので、平⽇は仕事で忙しい⽅にも安⼼して受けていただくことができます。気になる症状がある⽅はもちろん、健康診断・⼈間ドックの⼀環として受けていただくことも可能ですので、どんなことでもお気軽に新橋消化器内科・泌尿器科クリニックにご相談ください。
日本泌尿器科学会認定・泌尿器科専門医
名古屋大学出身
年間30000人以上の泌尿器科と消化器科の外来診察を行う
YouTubeでわかりやすい病気の解説も行なっている。