食道がんの初期症状・原因・検査・治療について
食道がんと聞いてどのようなことを想像するでしょうか。食道がんは食道の粘膜からできる悪性腫瘍の総称です。
食道がんは飲酒や喫煙と深く関わっており、中高年の男性に多く、男性では緩やかに増加傾向です。
食道がんは早期には無症状のことが多いですが、進行すると外科的切除や抗癌剤治療が必要で、早期発見や早期治療が大切です。この記事では食道の働きや食道がんの病態、検査、治療法について消化器科専門医がわかりやすく解説しますので参考にしていただければ幸いです。
1 そもそも食道とは何をするところか
食道は、食べ物の通り道の消化管の一つで、咽頭(のど)と胃の間にある長さ約25cmほどの管状の臓器です。口から入った食べ物を胃に送り込みます。
2 食道がんとは
食道がんは食道の粘膜からできる悪性腫瘍の総称です。食道がんは主に扁平上皮がんと腺がんに分けられます。扁平上皮がんは食道本来の粘膜から発生し、日本では食道がんの約90%を占めています。
一方で腺がんは逆流性食道炎が背景として起こることが多く、これまで欧米に多いとされていましたが、近年日本でも増えてきています。
3 食道がんの現状
食道がんは男性に多く、50歳代で増加し70歳代で最多となります。食道がんにかかる数は、国立がん研究センターがん情報サービスの統計によると、2019年時点で10万人あたり男性35.4人、女性7.2人で、男性は緩やかに増加傾向、女性は横ばいで推移しています。
4 食道がんの原因・リスク
扁平上皮がんに関しては、飲酒と喫煙が二大危険因子とされています。特にお酒を飲んですぐ顔が赤くなる方(フラッシャー)はリスクが高いと言われています。その他野菜や果物の摂取不足も危険因子と言われています。
腺がんに関しては、逆流性食道炎による食道の持続的な炎症(バレット上皮)から発生すると言われ、肥満や喫煙などが危険因子とされています。
5 食道がんの症状について
食道がんは、早期には無症状のことが多いですが、進行するに従って以下のような症状が現れることがあります。
5.1 食事の際の症状
食道がんが進行してくると、食べ物を飲み込んだ際に胸がつかえる感じや、熱いものがしみるような感じが現れることがあります。この症状は逆流性食道炎でもみられます。
逆流性食道炎と思って長期間放置してしまうと、食道がんの発見が遅れることもあります。
5.2 胸や背中の痛み・咳
食道がんが進行して深くまで進んでくると、胸や背中に痛みを感じることがあります。また近くの気管支まで及ぶようになると、頻回の咳が出ることがあります。
5.3 食欲不振・体重減少
食欲不振・体重減少は、癌細胞が増えることで悪液質(栄養不良でやせたり衰弱した状態)となったり、食べ物が通りづらくなり、食事が摂れなったりすることで起こります。
5.4 声がかすれる
食道がんが進行して、近くの声帯を調整する神経(反回神経)に触れるようになると、声がかすれるようになります。
6 食道がんの検査について
6.1 血液検査
癌からの出血が続くと、ヘモグロビン値が低下し貧血がみられることがあります。また腫瘍マーカー(扁平上皮癌;CEA、SCC、CYFRA、腺癌;CEA、CA19-9)の上昇がみられることがあります。
腫瘍マーカーは癌の勢いや進行度を反映すると言われていますが、進行した状態でないと上がらないことも多く、あくまで画像検査が診断の中心となります。
6.2 上部消化管内視鏡検査(胃カメラ)
胃カメラ検査では口や鼻から内視鏡を挿入し、食道の内部を観察することで、癌を直接調べることができます。癌の見た目により癌の深さ(深達度)を診断し、治療法の決定に役立てます。
また同時に生検(組織検査)を行い、癌細胞がいるかどうかを調べることができます。
胃カメラで確認出来る食道がん
胃カメラで確認出来る食道がん
当院では眠ったままの胃カメラ検査が可能です。詳しくは当院医師・スタッフまでお尋ねください。
6.3 X線検査(バリウム検査)
バリウムを飲んでX線を撮影することで、癌の部位や大きさ、狭窄の程度(食道の中が狭くなっていないか)を調べることができます。胃カメラ検査に比べて診断の精度が高くないため現在ではあまり行われておりません。
6.4 CT・PET検査
食道がんの深さやリンパ節や肝臓、肺などの他の臓器に転移がないかを調べ、治療法の決定に役立てます。
CT検査は食道がん以外にも身体の中を調べるための検査としてはととても有用な検査です。
当院でもみられますCT検査は行っております。詳しくは当院医師スタッフまでお尋ねください。
7 食道がんの治療について
食道がんの治療は、主に上にあげた検査を組み合わせて、深さや転移の状況でステージを決定し、全身状態を考慮して以下の治療法が選択されます。
7.1 内視鏡的切除
食道がんが一番浅い粘膜の層に留まっている早期がんの場合、胃カメラを用いて粘膜の下の層(粘膜下層)を金属の輪っかのような器具(スネア)で切除する内視鏡的粘膜切除術(EMR)や、電気メスのようなもので切除する内視鏡的粘膜下層剥離術(ESD)という方法がとられます。
後述する外科的切除と比較して、体の負担が少なく、食道の温存ができるため、切除後も食生活への影響が少ない治療法です。
7.2 外科的切除
食道がんが内視鏡的切除できないくらい深い層まで進行していて、遠くの臓器に転移していない場合は、外科的切除が行われます。
食道がんの部位により手術の方法が異なり、開胸手術の他、胸腔鏡下手術があります。
手術は癌を含んだ食道を切除し、食道の周りのリンパ節も切除して、最後に胃や腸を使って残った食道と繋ぎ、新しい食べ物の通り道を作っていきます。
内視鏡的切除と比較して、術後は回復に時間がかかったり、食事の摂り方に注意が必要だったりします。
また、癌の部位によっては声が出せなくなるなどの制限が出てくる場合があります。
7.3 抗癌剤
食道がんのステージにより、癌を完全に治すこと(根治)を目指すものとそうでないものに分けられます。
根治目的のものは、外科的切除の前後で行うものや(術前化学療法、術後化学療法)、放射線治療と組み合わせて行うもの(化学放射線療法)があります。
根治ができない遠くの臓器に転移しているような場合では、抗癌剤単独での治療を行います。抗癌剤には細胞傷害性抗癌剤、免疫チェックポイント阻害薬があり、単独または組み合わせて使用され、全身状態や癌の状況などにより薬剤が選択されます。
7.4 免疫治療
免疫の力を利用して癌を攻撃する新しい治療法です。ただ現時点で食道がんの治療に効果が証明されているものは、MSI-Highという遺伝子異常がある場合にのみ使用できるペムブロリズマブのみとなっています。
7.5 放射線治療
食道がんのステージにより、根治を目指すものと癌による症状(痛み、食べ物のつかえ感など)を抑えるものに分けられます。
8 食道がんの予防について
扁平上皮がんの二大危険因子は飲酒と喫煙と言われており、まずは節度のある飲酒、禁煙が重要です。その他野菜や果物の摂取などバランスの取れた生活をすることが大切と考えられます。
腺がんに関しては逆流性食道炎との関連が言われており、これを引き起こしやすい肥満を予防し、禁煙することが大切と考えられます。
9 食道がんを放置すると
食道がんは早期の状態や他の臓器に転移がない場合には、切除や化学放射線療法による根治が可能です。
しかし進行して他の臓器に転移する状況になると、根治的な治療が難しくなります。なるべく早期に発見して早期に治療することが大切と考えられます。
10 食道がんの患者様の経過の例
10.1 56歳男性
胃がん検診で行われた胃カメラで、偶発的に食道に15mm大のヨード不染領域(ヨードという特殊な染色法で癌の領域は染まらない)を認めた。
生検(組織検査)では扁平上皮がんの診断であった。CT検査では周囲のリンパ節転移や遠くの臓器への転移の所見を認めなかった。
早期食道がんの診断で内視鏡的切除可能と判断した。他院に紹介し、内視鏡的切除が行われた。術後経過は良好で1週間程度で退院となった。以降再発なく経過している。
10.2 70歳男性
1か月ほど前から食べ物を飲み込んだ際に胸がつかえる感じや、熱いものがしみるような感じがあったが放置していた。
最近胸がつかえる感じが増悪したため、当院を受診された。胃カメラを行い、胸部中部食道(食道の真ん中辺りの部位)に全周性に潰瘍性病変を認め、内腔は狭窄(狭くなる)していた。
生検(組織検査)では扁平上皮がんの診断であった。CT検査では周囲のリンパ節転移の所見を認めた。遠くの臓器への転移の所見はみられなかった。進行食道がん(ステージⅢA期)の診断で他院へ紹介となった。
他院にて術前化学療法後に外科的切除が行われた。現在術後化学療法を行っている。
11 食道がんの症状かなと思ったら
食べ物を飲み込んだ際に胸がつかえる感じや、熱いものがしみるような感じ、胸や背中の痛み、長く続く咳、食欲不振、体重減少、声がかすれるなどの症状に気づかれた方は、必ず一度消化器内科を受診しましょう。
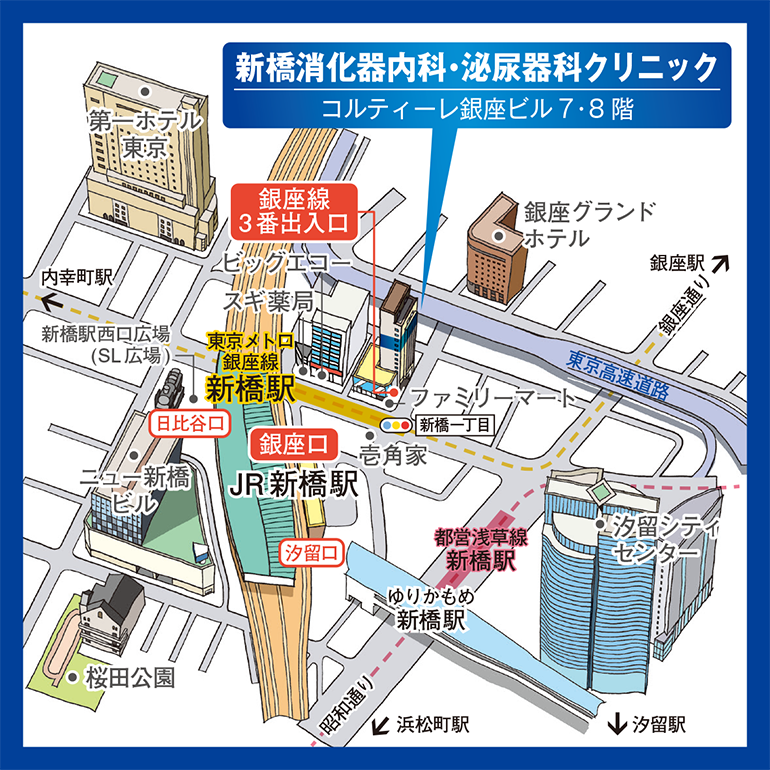
新橋消化器内科・泌尿器科クリニックでは、食道がんの適切な検査、診断が行えます。治療が必要な場合は適切な病院へご紹介いたします。
詳しくは当院医師、スタッフまでお気軽にお尋ねください。
12 診療費用
当院は全て保険診療です。初診の診療費用は薬代を除き、おおよそ下記のようになります。(3割負担)
| 尿検査のみ | 2000円前後 |
|---|---|
| エコー検査のみ | 2500円前後 |
| 採血+尿検査 | 3500円前後 |
| 採血+尿検査+エコー検査 | 5000円前後 |
| CT検査 | 5000円前後 |
| 尿流量動態検査 | 1500円 |
| 膀胱鏡検査 | 3000円 |
| 胃カメラ | 4000円前後 |
| 大腸カメラ | 5000円前後 |
※3割負担の場合
名古屋大学出身
消化器病学会専門医
消化器内視鏡学会専門医
内科認定医
肝臓、胆嚢、膵臓から胃カメラ、大腸カメラまで消化器疾患を中心に幅広く診療を行っている。